Ambulantes Schwerpunktzentrum
für Osteologie und Osteoporose
Osteologie: Unter dem Begriff der Osteologie versteht man die Wissenschaft vom Bau und den Krankheiten des Knochens und des Skeletts. Sie ist letztlich eine interdisziplinäre Wissenschaft, bei der Ärzte unterschiedlicher Fachrichtungen (Orthopäden, Endokrinologen, Rheumatologen, Internisten, Nephrologen, Gynäkologen und andere) und Wissenschaftler an der Erforschung des Knochens, des Knochengewebes und Stoffwechsels zusammenarbeiten, das Verständnis für die Ursachen und Folgen für die Knochenerkrankung vertiefen und erforschen. In dieser Zusammenarbeit werden Therapien für die jeweiligen Erkrankungen entwickelt.
Osteoporose: Osteoporose ist die in der Osteologie am häufigsten vorkommenden Erkrankung des Knochensystems, welche nicht nur durch die persönlichen/individuellen Krankheitsauswirkungen ( = durch die die Lebensqualität einschränkende Knochenbrüche), sondern auch durch die enormen Kosten gesamtgesellschaftliche Auswirkungen auf eine älter werdende Gesellschaft hat.
Das Ziel des Ambulanten Schwerpunktzentrums für Osteologie und Osteoporose:
Die möglichst frühe Identifikation von Menschen, die entweder ein erhöhtes Risiko für die Entwicklung einer Osteoporose aufweisen oder aber von Patienten, die schon eine Osteoporose haben ohne es zu wissen (eine sogenannte „präklinische Osteoporose“) und natürlich insbesondere die nach wie vor größte Gruppe von Patienten, die schon an den Folgen einer Osteoporose leiden (der sogenannten „manifeste Osteoporose“ mit Brüchen), aber noch nicht adäquat behandelt werden.Trotz heute weitreichender wissenschaftlicher Kenntnisse bezüglich der Osteoporose und deren Therapiemöglichkeiten, werden in Deutschland derzeit nur ca. 25 % der Betroffenen entsprechend der aktuell gültigen Leitlinien behandelt. Und dies, obwohl sehr wirksame Therapiemöglichkeiten zur Verfügung stehen. Es ist mir persönlich ein Ansporn in dem Wissen um die weitreichenden individuellen Folgen für den Einzelnen, diese Situation vor dem Hintergrund der therapeutischen Möglichkeiten zu verbessern.

Osteoporose der Wirbelsäule (Modell)
Osteoporose
Definition
Unter „Osteoporose“ versteht man eine Erkrankung des Knochensystems, die zu einem erhöhten Knochenbruchrisiko führt. Hier wirken in unterschiedlichem Verhältnis einerseits die Abnahme der Knochenmasse, andererseits die Verschlechterung der Mikroarchitektur des Knochens zusammen und erhöhen gesamthaft die Brüchigkeit, das sogenannte Frakturrisiko (Osteoporose = Bruchkrankheit).
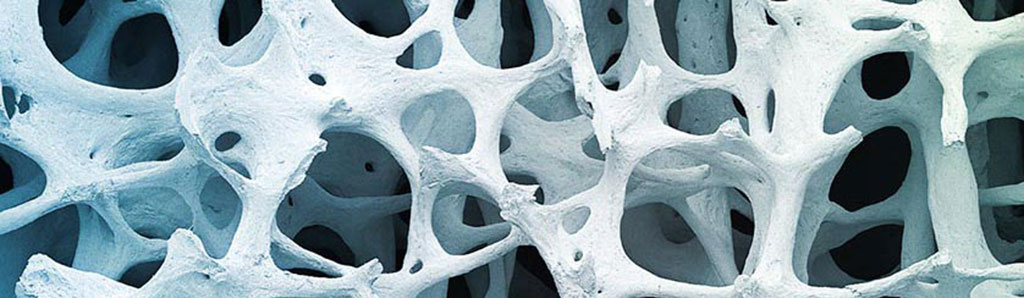
Farbiger Scan der menschlichen Spongiosa (schwammiges Knochengewebe)
Diagnostik
Die Diagnostik der Osteoporose ist ein komplexer Prozess, der die Kenntnis möglichst aller individueller Faktoren voraussetzt, die den Knochenstoffwechsel beeinflusst haben, beziehungsweise aktuell oder in Zukunft beeinflussen werden. Hierbei sind unter Umständen mehrere Disziplinen beteiligt. Die Abklärung umfasst die folgenden Aspekte, die erfasst werden müssen, um eine aussagekräftige individuelle Analyse erheben zu können, die dann auch eine therapeutische Konsequenz nach sich ziehen kann: die sogenannten fünf diagnostischen Pfeiler:
Das individuelle Risikoprofil: (Auszug)

- Liegen knochenwirksame Risiken vor? (z.B. genetisch: Mutter/Vater mit Schenkelhalsfraktur; Diabetes I oder II )
- Medikamenteneinnahmen, die den Knochenstoffwechsel negativ beeinflussen (zum Beispiel Cortison)
- Lebensstil (Alkohol, Nikotin, Anorexie, etc.)
- vorbestehende Brüche (häufig bislang unbekannt)
Die körperliche Untersuchung:

- Körperbau (Rundrücken?)
- Körperlicher Trainingszustand, Aktivitäts-Level
- Geschicklichkeit/Koordinationsfähigkeit (Unsicherheit = Sturzrisiko)
- Rückenbeschwerden? Wenn ja wo und wann?
Laboruntersuchung (Stoffwechselparameter in Blut und gegebenenfalls Urin)

- dient dem Ausschluss anderer Erkrankungen, die einen erhöhten Knochenabbau verursachen (sogenannte „sekundäre Osteoporose“)
- dient in besonderen Fällen einer weiteren Diagnostik bzgl. des aktuellen Ausmaßes an Knochenauf- und Knochenabbau („spezielle Knochenumbauparameter“)
Röntgenaufnahmen (von Brust- und Lendenwirbelsäule)

- Feststellung von bislang unentdeckten Brüchen (sogenannte „stumme Frakturen“, die oft noch vor der Diagnoseerstellung der Osteoporose entdeckt werden).
- Art, Zahl und Schwere der Brüche fließt in die Gesamtbeurteilung ein
- Abgrenzung von verschleißbedingten Knochenanbauten an der Wirbelsäule
- Feststellung von Verkalkungen in der Bauchschlagader (beeinträchtigt die Knochendichtemessung)
Knochendichtemessung (in der DXA Technik):


- Diese sollte – von Ausnahmen abgesehen – in der leitliniengerechten DXA-Technik erfolgen (Lendenwirbelsäule und möglichst beide Hüften). Die DXA-Technik ist bei Diagnostik und Therapie der Osteoporose der weltweite Standard und sehr strahlungsarm
- TBS-Score®: (Trabecular Bone Score): Eine von uns eingesetzte Spezialsoftware analysiert die DXA-Messung und gibt zusätzliche Informationen über die Mikroarchitektur des Knochens als unabhängiger Indikator für das Frakturrisiko.
- Ultraschall an Fingern und Ferse. Zwar als Screening-Methode geeignet, aber nicht zur Diagnosestellung der Osteoporose anerkannt.
- QCT-Messung: Nicht als Standard Messmethode anerkannt; keine Standardisierung der Messwerte hinsichtlich Klassifikation der Schwere der Osteoporose vorhanden; deutlich höhere Strahlenbelastung als die DXA Technik; in Einzelfällen indiziert bei Patienten mit beiderseitigen Hüftprothesen und gleichzeitig sehr schweren, degenerativen Veränderungen der Wirbelsäule.
Vorsorge / Prophylaxe
Hier geht es um die Identifikation von Menschen, die ein höheres Bruchrisiko haben oder mit erhöhter Wahrscheinlichkeit in Zukunft eine Osteoporose entwickeln werden. Bei diesen Personen sollte eine individuelle Diagnostik erfolgen. Das sind zum einen grundsätzlich alle Frauen älter als 70 Jahre und Männer älter als 80 Jahre. Allein aufgrund des Alters ist die Wahrscheinlichkeit für ein therapierelevant erhöhtes Knochenbruchrisiko so hoch, dass eine Abklärung empfehlenswert ist. Ansonsten bei Menschen, bei denen die Anamnese betreffende oder medizinische Risiken vorliegen, welche eine Wahrscheinlichkeit von mehr als 20 % bedingen, innerhalb der kommenden 10 Jahre eine osteoporotische Fraktur zu erleiden.
Neben dem allgemein bekannten Risiko, wie zum Beispiel einer Cortisonbehandlung von mehr als drei Monaten, gibt es viele, in der Öffentlichkeit oft nur unzureichend bekannte Risiken, die mithilfe des Risikofragebogens abgefragt werden sollten. Im Falle bestimmter Risikofaktoren ist eventuell eine frühere Abklärung – schon vor dem 70. Lebensjahr – sinnvoll.
Um die richtige Vorsorge zu treffen ist es elementar, den Knochen als stoffwechselreiches, aktives Organ zu verstehen. Neben dem genetischen Aspekt zu 60% (beispielsweise, wenn die Mutter/der Vater eine Schenkelhalsfraktur erlitt) sind die Lebensumstände (dazu zählt z.B. Nikotinkonsum, Cortisoneinahme, Bewegungsmangel) zu 40 % verantwortlich für die Knochengesundheit.
Therapie
Basismaßnahmen (dazu zählen die knochengesunde Ernährung, Vitamin D 3):
- falls möglich die Elimination von Risikofaktoren (zum Beispiel Nikotin, Mangel an Bewegung, Fehlernährung)
- Krafttraining (Knochen-Muskel-Einheit): Ein Knochen, der nicht ausreichend belastet wird und auf den zu wenig Muskelkraft einwirkt, bekommt zu wenig Stimuli, das heißt der schon normalerweise vermehrte Knochenabbau nach dem 35. Lebensjahr, beschleunigt sich noch mehr.
Spezifische medikamentöse Therapie:
- Ohne zusätzliche Gabe spezieller Osteoporose-Medikamente kann der Knochenabbau nicht verhindert werden.
- Ob eine medikamentöse Therapie sinnvoll ist, hängt von der Einschätzung des individuellen Bruchrisikos ab
- es sind aktuell fünf Wirkstoffe/Wirkstoffgruppen zur spezifischen Therapie der Osteoporose zugelassen:
- drei Wirkstoffe/-gruppen hemmen den weiteren Knochenabbau (=antiresorptiv)
- zwei Wirkstoffe führen zum Aufbau neuer Knochensubstanz (=osteoanabol)
Knochenabbau hemmende Medikamente (Antiresorptiva):
- Bisphosphonate (Alendronsäure, Risedronsäure, Ibandronsäure, Zoledronsäure)
- Denosumab (Prolia)
- Raloxifen
Knochenaufbau stimulierende Medikamente (Osteoanabolika):
- Parathormon (Forsteo®, Movymia®, Terrosa®)
- Romosozumab (Evenity®)
Die Auswahl des spezifischen Osteoporose-Medikamentes sollte in Abhängigkeit von Osteoporoseart, Osteoporosegrad, aufgrund medizinischer Aspekte und nicht zuletzt in Abhängigkeit von individuellen Möglichkeiten erfolgen. Alle oben genannten Medikamente haben nicht nur in Studien, sondern auch über Jahre hinweg im Alltag ihre große Wirksamkeit gezeigt. Mögliche Risiken und Nebenwirkungen der Osteoporose-Medikamente sind in meistens gering und stehen unter Berücksichtigung der erheblichen Langzeitauswirkungen der Grunderkrankung (Osteoporose = Frakturkrankheit) fast nie im Verhältnis zum großen Nutzen der Medikamente. Es ist daher entscheidend, unter Abwägung Ihrer individuellen Situation das für Sie geeigneteste Medikament auszuwählen.
Zusammenfassung
Die Osteoporose wird – insbesondere in Deutschland – als eine der wichtigsten Volkserkrankungen in ihrer Auswirkung von der Öffentlichkeit, Politik, Krankenkassen und auch von einigen Ärzten weiterhin erheblich unterschätzt. Dies ist vor dem Hintergrund des heute vorhandenen medizinischen Wissens hinsichtlich Risikofaktoren, Diagnostik und den wirkungsvollen Therapiemöglichkeiten, die längst ihre segensreiche Wirkung bewiesen haben, nur schwer zu akzeptieren.
Es ist wissenschaftlich erwiesen, dass zwischen 20-30 % der Menschen mit einer osteoporosebedingten Schenkelhalsfraktur innerhalb des ersten Jahres nach der Fraktur versterben. Gleichzeitig ist erwiesen, dass jeder zweite, durch Osteoporose auftretende Bruch, durch eine rechtzeitige und angemessene Therapie hätte verhindert werden können.
Es ist unser Anliegen, dieses Missverhältnis zu verbessern, da individuelles Leid mit vertretbarem Aufwand verhindert
werden kann (und um solches handelt sich bei der Osteoporose). Wir Osteologen sehen es als unsere ärztliche Pflicht und Verantwortung an, das mittlerweile vorhandene Wissen auch tagtäglich zu Ihrem Nutzen anzuwenden.
Das Gute zum Schluss:
Die Osteoporose ist eine mittlerweile schon recht gut erforschte Volkskrankheit, die bei Berücksichtigung eines wissenschaftlich anerkannten Vorgehens heute schon gut diagnostizierbar ist und entsprechend behandelt werden kann. Es ist dokumentiert, dass eine individuelle Diagnostik und Therapie sehr positive Auswirkung auf ein ansonsten konsequent steigendes Bruchrisiko darstellt und die Lebensqualität nachweislich verbessert wird.
Von Ihrer Seite bedarf es dazu neben dem Bewußtsein, daß trotz gesunder Lebensführung schon allein das hohe Alter, was wir heute erreichen können, den größten Risikofaktor darstellt, die Bereitschaft, rechtzeitig eine solche individuelle Analyse durchführen zu lassen. Wir können Ihnen zusagen, diese Diagnostik bei Ihnen mit langjähriger Erfahrung durchzuführen und nachfolgend in einem sehr individuellen persönlichen Informationsgespräch darzulegen, in welcher Situation Sie sich aktuell befinden und ob eventuell schon jetzt Maßnahmen ergriffen werden sollten.
Wenn Sie wissen möchten, ob bei Ihnen eine solche, gut behandelbare Erkrankung vorliegt, nehmen Sie bitte telefonisch oder per E-Mail Kontakt zu uns auf.
Wir werden Ihnen sobald möglich antworten und Ihnen gerne einen entsprechenden Termin anbieten.


